Сывороточная болезнь
Исторически сложилось, что термин "сывороточная болезнь" связывают с реакцией на введение чужеродного белка. В действительности же подобную реакцию могут вызвать многочисленные вещества, по своей биохимической структуре не имеющие ничего общего с белками, в частности, антибиотики.
Но не только медицинские препараты способны вызвать сывороточную болезнь. Чужеродный белок может попасть в наш организм и через укусы насекомых — комаров, пчел, клещей.
Сывороточная болезнь, как правило, самопроизвольно проходит в течение нескольких дней. Тяжелые осложнения довольно редки. Тем не менее возможность их появления игнорировать нельзя…
Сывороточная болезнь — реакция гиперчувствительности III типа, возникающая в результате введения гетерологичного (чужеродного) белка или сыворотки. При введении небелковых препаратов возможны реакции, клинически сходные с проявлениями сывороточной болезни.
В основе механизма развития сывороточной болезни лежит самопроизвольное образование иммунных комплексов в ответ на введение чужеродных белков. Образование иммунных комплексов является обычным явлением и обычно не вызывают симптомов. Однако иммунная реакция может происходить по нежелательному пути, как в случае с сывороточной болезнью.
Сывороточную болезнь впервые описали Пирке (Pirquet) и Шик (Schick) в 1905 году. У пациентов, получавших препараты, изготовленные из лошадиной сыворотки, были отмечены сходные симптомы — лихорадка, кожные высыпания (как правило, в виде крапивницы), боли в суставах и ближайших к месту иньекции лимфатических узлах.
В те времена введение антирабической лошадиной сыворотки (от бешенства) сопровождалось развитием сывороточной болезни у 96-100% пациентов. Благодаря постепенному совершенствованию технологии производства этого препарата и особым предосторожностям при его введении вероятность сывороточной болезни в наши дни снижена до 16-20%. Тем не менее, и эта цифра недопустимо высока, что заставляет постоянно пересматривать показания к применению подобных препаратов.
Причины
Реакцию гиперчувствительности и развитие сывороточной болезни могут вызвать:
- Препараты, содержащие чужеродные белки
- антитоксины
- гормоны, полученные из тканей животного происхождения
- стрептокиназа
- вакцины
- Поликлональные и моноклональные антитела животного происхождения
- Антибиотики и другие противомикробные препараты
- цефалоспорины
- ципрофлоксацин
- фуразолидон
- гризеофульвин
- линкомицин
- метронидазол
- пара-аминосалициловая кислота
- пенициллины
- стрептомицин
- сульфаниламиды
- тетрациклины
- Другие препараты
- аллопуринол
- барбитураты
- бупропион
- каптоприл (капотен)
- галотан
- гидантоин
- гидралазин
- декстран железа
- индометацин
- йодиды
- карбамазепин
- метимазол
- метилдопа
- пеницилламин
- прокаинамид
- прокарбазин
- пропранолол
- соли золота
- тиоурацил
- флуоксетин
- Укусы насекомых
- пчел
- комаров
- клещей
- Инфекционные заболевания, сопровождающиеся циркуляцией иммунных комплексов — криоглобулинов
- гепатит В
- инфекционный эндокардит
Распространенность
В медицинской практике постоянно пересматриваются и сокращаются показания у назначению препататов, содержащих чужеродные белки. Это приводит к снижению заболеваемости сывороточной болезнью.
Вероятность развития сывороточной болезни зависит:
- от дозы препарата
- от типа антигена
Вероятность сывороточной болезни наиболее высока при введении:
- антирабического иммуноглобулина (от бешенства) — 16,3%
- антистолбнячного анатоксина — 2,5-5%
- противоопухолевых моноклональных антител – 2,5%
Сывороточная болезнь после введения антирабического иммуноглобулина чаще развивается у взрослых, а после введения антибиотиков – чаще у детей до 5 лет.
Симптомы и течение
Сывороточная болезнь развивается через 1-3 недели после первого введения препарата, но может развиться в течение 12-36 часов у людей, которые были ранее сенсибилизированы предыдущими введениями препарата.
Симптомы, отмечаемые при сывороточной болезни, следующие:
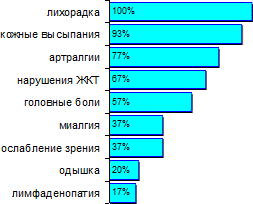
- лихорадка/недомогание — 100%
- кожные высыпания — 93%
- артралгии (боли в суставах) — 77%
- нарушения желудочно-кишечного тракта — 67%
- головные боли — 57%
- миалгия (боли в мышцах) — 37%
- ослабление зрения — 37%
- одышка — 20%
- лимфаденопатия (увеличение и болезненность лимфоузлов) — 17%
Более редкие симптомы:
- боли в животе
- тошнота
- рвота или понос
- боль в груди или одышка, вызванные плевритом, перикардитом, миокардитом
Лихорадка развивается почти у всех больных с сывороточной болезнью, предшествуя появлению кожной сыпи в 10-20% случаев. Лихорадка характеризуется высокими пиками температуры, которая нормализуется в тот же день.
Сыпь при сывороточной болезни обычно проявляется в виде крапивницы (92%). Как правило, она начинается на нижней части туловища или в области пупка, в подмышечной области и распространяется на спину, верхнюю часть туловища и конечности. На конечностях сыпь появляется на стыке ладонной или подошвенной и тыльной поверхности кистей, стоп и пальцев.
Кореподобная или скарлатиноподобная сыпь встречаются реже.
Зуд и покраснение возможны в местах инъекций.
Отек может быть ограничен в месте инъекции, но часто бывает также на лице и шее.
Лимфаденопатия (10-20%) – могут увеличиться и становятся болезненными ближайшие к месту инъекции лимфатические узлы; может иметь место спленомегалия (увеличение селезенки).
Артрит (10%-50%), как правило, локализуется в лучезапястных и коленных суставах, обычно симметрично. Иногда могут воспаляться мелкие суставы, суставы позвоночника и височно-нижнечелюстные суставы. Нередко наблюдаются миалгии и миозиты.
Почечные проявления включают протеинурию (белок в моче), микроскопическую гематурию (эритроциты в моче), олигурию (малое количество мочи), однако значительным нарушениям болезнь обычно не приводит.
Сердечно-сосудистые проявления могут включать воспаление миокарда и перикарда. Системный васкулит (воспаление сосудистой стенки) встречается редко.
Неврологические проявления:
- периферическая невропатия
- неврит плечевого сплетения
- неврит зрительного нерва
- параличи черепно-мозговых нервов
- синдром Гийена-Барре
- энцефаломиелит (редко)
Легочные проявления, такие, как плеврит, бывают редко. Тем не менее, одышка и цианоз (синюшность) не являются редкостью.
Диагностика
Лабораторные исследования не приносят особой пользы в установлении диагноза сывороточной болезни. Изменения, выявленные лабораторными анализами, присущи очень широкому кругу заболеваний.
Тем не менее, определенные результаты анализов могут быть приняты во внимание:
- лейкопения (уменьшение числа лейкоцитов) или умеренный лейкоцитоз (увеличение числа лейкоцитов), с эозинофилией или без нее (увеличение числа эозинофилов)
- плазматические клетки в мазке периферической крови
- повышение скорости оседания эритроцитов (СОЭ)
- уменьшение доли иммуноглобулина G (IgG) в общем содержании иммуноглобулинов
- слабо выраженная протеинурия или гематурия (белок и эритроциты в моче)
- кратковременное повышение уровня креатинина крови
- снижение комплемента (С3, С4)
- криоглобулинемия (повышение содержания криоглобулинов в крови), часто смешанного (IgM-IgG) типа
Гистологические исследования (исследование структуры тканей под микроскопом) наиболее информативны.
Многочисленные гистологические изменения могут быть обнаружены в сыворотке крови и в различных органах. Чаще всего повреждаются ткани сердца, артерий, суставов и почек. Для поражений артерий характерны очаговые некротические и воспалительные процессы, обычно с вовлечением всех слоев артерии.
Могут наблюдаться острый воспалительный выпот, некроз стенки артерий. В синовиальной (внутренней) оболочке суставов могут формироваться воспалительные инфильтраты. Почки развиваться эндотелиальной пролиферации капилляров клубочков с небольшими утолщениями базальной мембраны. В почках может развиваться утолщение эндотелия (внутренней оболочки) капилляров клубочков.
Прогноз
Сывороточная болезнь, как правило, самопроизвольно проходит в течение нескольких дней. Прогноз сывороточной болезни у пациентов без поражения внутренних органов хороший. К чрезвычайно редким сметрельным исходам приводят прогрессирующий гломерулонефрит (заболевание почек) или тяжелые неврологические осложнения.
Осложнения сывороточной болезни:
- васкулит (поражение кровеносных сосудов)
- невропатия (поражение периферических нервов)
- острая почечная недостаточность
- гломерулонефрит (редко)
- анафилактический шок
Принципы лечения
Основа лечения – прекращение воздействия аллергена.
Противовоспалительные и антигистаминные препараты способны обеспечить облегчение симптомов.
Кортикостероиды кратковременным курсом показаны в тяжелых случаях (системные нарушения кровообращения).
Плазмаферез удаляет иммунные комплексы из крови больного и тем самым ослабляет симптомы сывороточной болезни.
Госпитализация необходима в случаях:
- серьезные сопутствующие заболевания
- детский, а также преклонный возраст
- нестабильность кровообращения (низкое артериальное давление)
- неясный диагноз
Присущие сывороточной болезни лихорадка, сыпь, боль в суставах могут наблюдаться при многих инфекционных и аутоиммунных заболеваних.
Препараты для лечения сывороточной болезни
- нестероидные противовоспалительные препараты
- антигистаминные
- кортикостероиды
Цель медикаментозного лечения сывороточной болезни – воздействие на циркулирующие в крови иммунные комплексы, формируемые при избыточном количестве антигена.
Нестероидные противовоспалительные препараты имеют обезболивающее, противовоспалительное, жаропонижающее действие. Их механизм действия до конца неясен, но достоверно известна их способность подавлять активность циклооксигеназы и синтеза простагландинов. Есть основания думать о существовании других механизмов, например, ингибирование синтеза лейкотриенов, высвобождение лизосомальных ферментов, липоксигеназы, повышение активности нейтрофилов (один из видов лейкоцитов), а также восстановление функции клеточных мембран.
Ибупрофен снижает воспаление, блокируя синтез простагландина и снижает жар, действуя на гипоталамический центр регулирования температуры. Его обычно используют при слабых симптомах артралгии (боли в суставах), миалгии (боли в мышцах), или невыраженной лихорадке.
Напроксен показан для облегчения легкой или умеренной боли. Он подавляет воспалительные реакции и боль за счет уменьшения активности циклооксигеназы, что приводит к снижению синтеза простагландинов.
Кетопрофен используется для облегчения легкой или умеренной боли и воспаления.
Антигистаминные препараты блокируют Н1 рецепторы, подавляя тем самым активность гистамина. Установлено ведущую роль гистамина Н1 рецепторов в механизме появления волдырей, отеков, спазма гладких мышц дыхательных путей, снижения артериального давления, угнетения центральной нервной системы и сердечной аритмии.
Димедрол — родоначальник этой группы препаратов. Наиболее она эффективен в лечении сыпи при крапивнице.
Кортикостероиды обладают противовоспалительным свойствами и вызывают глубокие и разнообразные метаболические эффекты. Кортикостероиды способны изменить иммунный ответ организма на разнообразные раздражители.
Преднизолон имеет в основе своего воздействия изменение количества лейкоцитов, снижение проницаемости сосудов, а также подавление цитокинов. Это вещество является основой лечения в тяжелых случаях. Он, как правило, используется в умеренных дозах коротким курсом в течение 1-2 недель. Преднизолон или другие пероральные (принимаемые внутрь) кортикостероиды, является полезным в лечении легкой и умеренной сывороточной болезни в амбулаторных условиях.
Профилактика и краткосрочный мониторинг
Исключение контакта с аллергеном является лучшим способом предотвращения сывороточной болезни. Тем не менее, в некоторых случаях сделать это не представляется возможным.
Кожные пробы показаны перед введением иммуноглобулинов, особенно у пациентов, ранее получавших эти препараты. Кожные пробы выявляют наличие антител иммуноглобулина Е и, следовательно, могут помочь выявить лиц с риском анафилаксии. Тем не менее, эти тесты недостаточно достоверны для идентификации лиц с повышенным риском развития сывороточной болезни.
Иммуноглобулины, в частности антирабический иммуноглобулин принято вводить по специальной схеме, включающей пробу на чувствительность к чужеродному белку.
При необходимости быстрого введения иммуноглобулина следует заранее обеспечить внутривенный доступ для лечения возможных осложнений, а также предварительно ввести 50-100 мг димедрола. Предварительное введение кортикостероидов неэффективно. При появлении реакции введение иммуноглобулина прекращают и вводят адреналин и другие прерараты, повышающие тонус периферических сосудов. После ликвидации проявлений неблагориятной реакции введение иммуноглобулина медленно возобновляют.
Долгосрочный мониторинг
Диагноз сывороточной болезни следует пересмотреть, если симптомы длятся более 3-4 недель. В тяжелых случаях бывает целесообразно провести повторный курс лечения кортикостероидами.
